Mentre molte persone che convivono con il dolore necessitano di un trattamento farmacologico, come i farmaci, vi è un crescente interesse per gli approcci non farmacologici.
È probabile che tu o qualcuno a cui tieni viviatedolore persistente o cronico, spesso definito come dolore che dura tre mesi o più. Il dolore persistente è descritto in molti modi, inclusi continui, costanti o ricorrenti (o riacutizzazioni).
Le persone che convivono con il dolore non possono essere lasciate all’oscuro dell’autogestione.La ricerca ha stabilitoQuelloil dolore è altrettanto una questione socialecome una questione medica e può essere affrontata con un’azione collettiva.
Otto milioni di persone in Canada vivono con dolore cronico. Spesso il dolore cronico invisibile può essere associato ad altre condizioni croniche, tra cui l’artrite, il diabete e il cancro. Altri tipi comuni didolore cronicoincludono, ma non sono limitati a, emicranie, dolori alla schiena o alla colonna vertebrale.
Il dolore può colpire le persone al punto che non possono lavorare, mangiare, fare attività fisica o godersi la vita. Secondo Health Canada, il totale diretto e indirettoil costo del dolore cronico nel 2019 è stato compreso tra 38,2 e 40,3 miliardi di dollari.
Mentre un canadese su cinque soffre di dolore cronico,influisce in modo sproporzionatopersone che vivono in povertà, persone con problemi di salute mentale o uso di sostanze, veterani, popolazioni indigene, comunità LGBTQ2S, persone che vivono in località rurali e remote, persone con disabilità, donne e coloro che lavorano nel settore artigianale.

I motivi per cui alcune persone o gruppi sono colpiti più di altrisembrano incentrati sull’accesso alle cure e al trattamentoo supporto (sia percepito che reale), nonchédeterminanti sociali della salute,compreso il sessoEbasata sul generefattori.
L’intersezionalità riconosce che salute, benessere e malattiaSonoinfluenzato da una combinazione di questi fattori. Ad esempio, la gioventùvivere in povertàe conproblemi di salute mentalenelle comunità remote sono particolarmente a rischio e hanno esigenze specifiche.
Sebbene molte persone che convivono con il dolore necessitino di un trattamento farmacologico, come i farmaci, c’è un crescente interesse per questoapprocci non farmacologici.
5 modi non farmacologici per gestire il dolore
1. Nutrizione e cibo come medicina
Nutrizione e ciboavere un ruolo consolidatoprevenire e curare il dolore e le malattie croniche. Ad esempio, specificomodelli dietetici(come la dieta mediterranea) e gli alimenti (pesce grasso, ad esempio) sono associati a una riduzione dell’infiammazione, delle malattie croniche e del dolore.
Un dietista registrato può aiutare le persone che convivono con il doloreaccedere alle risorsee risolvere problemi evitando il sovraccarico di informazioni. Gli approcci possono includere sostituzioni alimentari, eliminazioni alimentari, sistemazioni o strumenti a domicilio e consigli sulla spesa e sulla preparazione dei pasti. Servizi dietistisono coperti da molti piani assicurativi privati, nonché da piani benessere aggiuntivi o piani sanitari estesi.

2. Il movimento come medicina
Ben noto sia nella medicina occidentale che in quella complementare, il movimento del corpo – o la mancanza di movimento – ha un impatto significativo sul dolore.
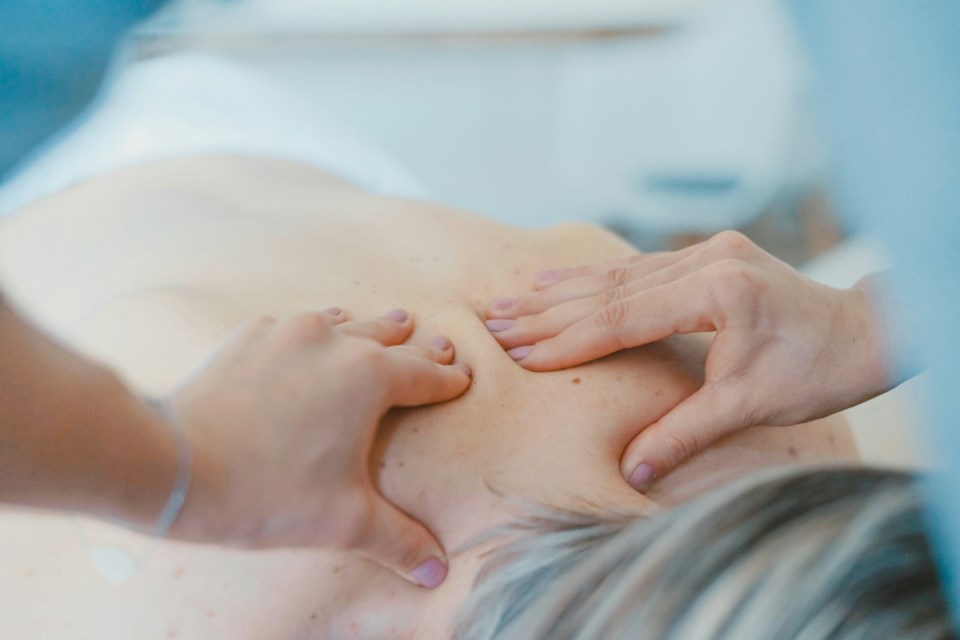
Terapia fisica e del movimento come fisioterapia,massaggioEstimolazione nervosa elettrica transcutaneasono comuni trattamenti antidolorifici, ma possono anche essere utilizzati per prevenire il dolore.
Esistono prove crescenti che lo yoga e il qigong – un sistema di movimento meditativo ed esercizi di respirazione – possono svolgere un ruolo nella gestione e nella prevenzione del dolore. Ad esempio, la pratica regolare del qigong (tutti i giorni per sei-otto settimane)miglioramento della qualità della vita in diversi modi per le persone che vivono con fibromialgia.
Trattamenti complementarinon sono sempre coperti dai piani di assicurazione sanitaria statale, sebbene alcuni programmi comunitari o piani assicurativi sul posto di lavoro, di gruppo e privati offrano una copertura totale o parziale.
3. Alleanza e lotta allo stigma e ai pregiudizi
Le persone che convivono con il dolore possono trarre beneficio dall’avere alleati ben informati, soprattutto quando si confrontano con stigma e pregiudizi.
Persone che vivono con dolore cronicopuò essere stigmatizzato dalle reazioni degli altri. Gli esempi forniti nella ricerca includono: “Sembri sano, non puoi soffrire”, “Vuoi solo attenzione” e “Deve essere bello non lavorare”.
Diversi fattori contribuiscono allo stigma correlato al dolore cronico. Questi includono determinanti intersecanti di salute (come sesso, genere, povertà, peso corporeo ed etnia), la mancanza di segni e sintomi visibili di dolore e la soggettività percepita della valutazione del dolore.Stigma del mal di schienaEstigma dell’emicraniasono stati ben documentati.
Lo stigma sociale puòinfluiscono negativamente sulla salute mentaleaumentando i sentimenti di stress e vergogna, ma un numero crescente di provesuggerisce che la salute fisicapuò anche essereinfluenzato negativamente dalla stigmatizzazione.
Tradizionalmente e attualmente, le persone che vivono conil dolore nei corpi più grandi subisce una distorsione del peso. Le persone con dolore nei corpi più grandi sentono comunemente la raccomandazione di perdere peso,spesso senza prove, valutazioni o supporti adeguati. Questo è qualcosa che molti operatori sanitari stanno cercando di affrontare sulla scia di questola dichiarazione di consenso internazionale congiunta per porre fine allo stigma dell’obesità.

4. Sostenere le iniziative peer-to-peer
L’autogestione è un aspetto critico della gestione del dolore cronico. Può essere insegnato all’interno di programmi con approcci basati sulla comunitàcome il supporto tra pari, che mira a migliorare l'autogestione del dolore cronico attraverso l'interazione con coetanei che condividono condizioni simili.
Convivere con il dolore cronico può esserlostressante, isolante ed è stato associato ad un aumento della depressione e dell’ansia. I gruppi di sostegno tra pari offrono compassione, comprensione e convalida incoraggiando i partecipanti a condividere le loro esperienze.
Forniscono anchebenefici emotivi, pratici e sociali, con legami sociali più forti e un uso ridotto dei servizi sanitari, oltre a migliori capacità di autogestione.

5. Sostenere luoghi di lavoro inclusivi
È stato dimostrato che il dolore cronico ha aimpatto significativo sulla produttività e sul funzionamento dell’organizzazionecompreso l’assenteismo e il presenzialismo. Il dolore cronico rappresenta un grave ostacolo al benessere generale dei dipendenti. Il dolore può esaurire le riserve mentali e fisiche dei dipendenti, compromettendo le prestazioni e l’impegno lavorativo e aumentando il turnover e il burnout dei dipendenti.
Il dolore cronico ha anche un impatto socioeconomico sui dipendenti, che potrebbero dover affrontare problemi comeinterruzioni di carriera, perdita di reddito, ostacoli al reimpiego e instabilità complessiva del reddito. La mancanza di una gestione intenzionale e compassionevole dei dipendenti affetti da dolore cronico è dannosa sia per i luoghi di lavoro che per i dipendenti.
Investire in interventi sul posto di lavoro come politiche di alloggio strutturate può aiutare le organizzazionimitigare l’impatto del dolore cronico sui dipendenti. Approcci più proattivi alla gestione del dolore cronico sul lavoro includono l’adeguamento della postazione di lavoro, modalità di lavoro flessibili e la facilitazione del supporto (come fisioterapia, massaggi, psicologia). Le persone che convivono con il dolore possono gestire meglio le riacutizzazioni e il tempo libero, se si affidano al proprio ritmo di lavoro sul posto di lavoro.
Idealmente, un datore di lavoro dovrebbe dare ai dipendenti sia autonomia che supporto per bilanciare la loro salute e la produttività organizzativa. Impegno organizzativo per una gestione efficace e compassionevole del dolore cronico dei dipendenti: un “cultura della cura” – consente ai dipendenti di sentirsi a proprio agio nel discutere i problemi con i propri manager e di chiedere aiuto quando necessario.
Risorse in linea
Ci sono molte più risorse online e nelle comunità, inclusorisorse e supporti per la salute sessualepur convivendo con il dolore.
Persone nella rete del doloreè un'organizzazione di sostegno tra pari che aiuta le persone con dolore ad accedere a cure di qualità.
Il portale Potere sul dolorefornisce l’accesso a una serie di strumenti educativi, autovalutazioni e strategie di autogestione del dolore cronico, ad uso delle persone che convivono con il dolore, delle loro famiglie e dei loro amici, dei gruppi di sostegno tra pari e degli operatori sanitari.
Dolore Canadaè composto da persone che convivono con il dolore e da organizzazioni che si occupano di dolore, inclusi sostenitori, ricercatori ed esperti clinici. Pain Canada fornisce strumenti educativi, autovalutazioni e strategie di autogestione ed è attivo a livello nazionaleSettimana della consapevolezza del doloreogni novembre.
LivePlanBee LivePlanBe+ sono programmi educativi online gratuiti creati con il contributo di persone che convivono con il dolore.
Movimento delicato a casaoffre sessioni guidate da professionisti del movimento terapeutico progettate per aiutare le persone con dolore persistente a imparare a sentirsi sicure nel muoversi di nuovo. È disponibile un archivio gratuito di 37 registrazioni di sessioniIl canale YouTube di Pain BC.
Soluzioni per il dolore dei bambiniinclude risorse basate sull’evidenza per una migliore gestione del dolore nei bambini, rivolte a educatori, operatori sanitari e pubblico.
È necessaria un’azione collettiva per affrontare in modo più completo gli impatti individuali e sociali del dolore cronico, sottolineando che non tutti coloro che soffrono di dolore cronico hanno le risorse per coprire i costi dei trattamenti e dei supporti. Data la complessità e l’impatto finanziario del dolore cronico in Canada, dobbiamo comprendere e affrontare meglio i problemi a lungo termine, biofisici easpetti socialidi dolore. Come minimo, la prevenzione e il trattamento del dolore richiedono informazioni e risorse centrate sulla persona e accessibili a tutti.![]()
Shannan M. Grant, Professore Associato, Dietista Iscritto, Dipartimento di Nutrizione Umana Applicata, Facoltà di Studi Professionali,Università di Monte Saint Vincent;Ellen McGarity-Shipley, Professore assistente, Scuola di Fisioterapia,Università di Dalhousie;Hayam Bakour, Dottorando, Psicologia industriale/organizzativa,Università Santa Maria;Jacquie Gahagan, Professore ordinario e Vicepresidente associato, Ricerca,Università di Monte Saint Vincent, EMaria Lynch, Professore, Dipartimento di Anestesia,Università di Dalhousie
Questo articolo è ripubblicato daLa conversazionesotto una licenza Creative Commons. Leggi ilarticolo originale.
